Selamat Datang!
Blog Bedah Umum FKUI merupakan sarana berbagi informasi mengenai tatalaksana kasus bedah, karya tulis para residen, informasi akademis, wacana dunia bedah hingga kegiatan-kegiatan kami. Blog ini dibuat pada tahun 2009 dan dikelola oleh residen Ilmu Bedah FKUI. Diharapkan blog ini bisa menjadi sarana berbagi kabar, informasi, serta berdiskusi antar konsulen, trainee, dan residen bedah baik dari FKUI maupun fakultas kedokteran lain di Indonesia. Semoga kehadiran blog ini dapat memperkaya wawasan dan keilmuan kita sebagai Dokter Spesialis Bedah maupun calon Dokter Spesialis Bedah masa depan. Semoga bermanfaat!
Sabtu, 09 Agustus 2014
Senin, 14 Juli 2014
Penanganan Bedah pada Pankreatitis Terinfeksi
Penanganan
Bedah pada Pankreatitis Terinfeksi
Alldila Hendy PS, Novi Kurnia, Agi
Satria Putranto*
*Divisi Bedah Digestif Departemen
Ilmu Bedah RSUPN dr. Cipto Mangunkusumo
Berdasarkan beberapa
literatur, 15-30% dari semua pankreatitis dapat berkembang menjadi nekrosis
pankreatitis terinfeksi atau Infected
Pancreatitis Necrosis (IPN), yang apabila tidak tertangani dengan baik dapat
berakibat sepsis. Risiko mortalitas dari 40-70% pankreatitis terinfeksi lebih
besar 20% daripada pankreatitis yang steril atau tidak terinfeksi. Patogen yang
paling umum ditemukan pada nekrosis pankreatitis terinfeksi adalah bakteri gram
negatif, yaitu Escherichia coli,
diikuti bakteri gram positif, bakteri anaerob dan terkadang terdapat infeksi
jamur terutama pada pasien dengan riwayat penggunaan antibiotik jangka panjang.
Diagnosis IPN dapat ditegakkan dengan CT Scan berdasarkan keberadaan gas
retroperitoneal atau kultur positif pada necrotic
fine needle aspirates (FNA).
Penanganan gold standard pada IPN adalah tindakan
pembedahan. Tindakan pembedahan terbukti menurunkan angka mortalitas hingga 20%.
Sedangkan pada nekrosis pankreatitis steril, terapi pilihan yaitu manajemen
konservatif kecuali terdapat perburukan klinis meskipun terapi maksimal atau terjadi
pankreatitis akut fulminan.
Tabel indikasi
dan kontraindikasi open necrosectomy
Timing of Surgery
Tindakan pembedahan
harus memperhatikan waktu-waktu tertentu, yaitu tidak direkomendasikan sebelum
14 hari setelah awitan penyakit, kecuali ada indikasi khusus seperti Multi Organ Failure (MOF) yang tidak
menunjukkan perbaikan meskipun dengan terapi maksimal dan apabila terdapat
sindrom kompartemen abdomen. Waktu pembedahan yang direkomendasikan adalah
diatas 2-3 minggu setelah awitan penyakit timbul atau selambat-lambatnya lebih
dari 4 minggu, karena diharapkan proses nekrosis sudah tidak meluas dan tampak jelas batas antara daerah nekrosis dengan
yang sehat, sehingga daerah nekrosis dapat ditentukan untuk direseksi dan dapat
membantu menurunkan risiko perdarahan.
Tindakan
Pembedahan
Terdapat empat prinsip teknik
dalam tindakan pembedahan (open
necrosectomy) pada pankreatitis terinfeksi, yatiu:
1.
Nekrosektomi dikombinasikan dengan Open Packing
2.
Relaparotomi bertahap terencana dengan lavage berulang
3.
Lavage
tertutup
berkelanjutan pada lesser sac dan
retroperitoneum
4.
Teknik closed packing
Nekrosektomi secara
klasik harus dilakukan secara open
surgery. Debridemant yang adekuat
biasanya akan memberi hasil yang baik, sehingga cukup satu kali operasi saja.
Insisi garis tengah longitudinal dapat dilakukan sehingga seluruh ruang abdomen
dapat diakses, memungkinkan irigasi seluruh ruang abdomen, dan dapat dilakukan
ileostomi diversi jika nekrosis melibatkan area gastrokolika. Setelah memasuki
ruang abdomen, ligamen gastrokolika dan duodenokolikan dipisahkan mendekati
kurvatura yang paling lebar dari perut sehingga akan tampak pankreas. Ketika
sudah dapat memfokuskan bagian yang nekrosis lalu segera dilakukan debridemant. Tindakan nekrosektomi
terbuka (open necrosectomy) harus
menghindari kesalahan dalam pengangkatan jaringan yang masih vital dan
mengurangi komplikasi perdarahan yang berlebih. Setelah semua dilakukan,
pastikan debris telah dibersihkan dari ruang retroperitoneal dengan lavage beberapa liter normal salin.
A. Teknik
Nekrosektomi Dikombinasikan dengan Open
Packing
Teknik ini dilakukan berdasarkan
prinsip reoperasi berkelanjutan, dengan lavage
terbuka pada area nekrosis. Eksplorasi manual dan inspeksi visual pada
daerah semua ruang peritoneal dilakukan melalui insisi subkostal kiri untuk
menentukan luasnya nekrosis. Setelah debridemant,
lesser sac dipasang sejenis cincin
dengan bahan non-adherent untuk
melindungi permukaan intestinal yang berdekatan dan mencegah luka, kemudian
dikemas. Kateter jejunostomi dipasang sebagai jalur pemberian nutrisi. Abdomen
dibiarkan terbuka bersama dengan drain yang telah terpasang dan pasien kembali
lagi ke kamar operasi tiap 24 – 48 jam untuk debridemant disertai pengemasan kembali (repacking) sampai tidak ada lagi nekrosis dan tampak jaringan
granulasi sehat. Setelah itu abdomen yang sebelumnya dibiarkan terbuka dapat
ditutup, dengan atau tanpa lavage pada
rongga peritoneum.
B. Teknik
relaparotomi bertahap terencana dengan lavage
berulang
Setelah memasuki ruang peritoneal
melalui insisi garis tengah secara vertikal lalu telusuri hal-hal berikut: eksplorasi
secara sistematik dan inspeksi visual seluruh bagian pankreas serta eksplorasi
untuk menentukan seberapa luas nekrosis pada kedua saluran parakolika, bagian
akar usus besar mesenterika di bawah mesokolon transversum dan jaringan
suprapanreatic retroperitoneum. Memasuki lesser
omental sac, dapat dilakukan melalui ligamen gastrokolika ditelusuri secara
manual untuk mengidentifikasi kavitas apakah mengandung nekrosis di dalam lesser sac. Setelah ruang nekrosis
terpapar, dilakukan nekrosektomi kemudian diikuti dengan irigiasi ekstensif
pada daerah yang terdapat debris lalu dinding abdomen ditutup hingga fascia. 48
jam kemudian dilakukan reoperasi dengan teknik yang sama, dan dilakukan lagi
dengan interval 48 jam hingga nekrosis tidak ada lagi. Kemudian ditutup secara
definitif dengan terpasang drain diatasnya. Drain diletakan sepanjang dibawah
hepar dan posterior dari fleksura hepatika di sisi kanan dan posterior dari
fleksura inferior splenic hingga sisi kiri limpa.
C. Teknik
Lavage tertutup berkelanjutan pada lesser sac dan retroperitoneum
Setelah memasuki ruang peritoneal
melalui insisi garis tengah secara vertikal, lesser sac dibuka dengan memisahkan ligamen duodenokolika dan
gastrrokolika mendekati kurvatura terbesar perut dibagian inferior dari
pembuluh darah gastroepiploika. Semua cairan yang terkumpul dibuka dan dievakuasi
dengan suction. Debridemant pada pankreas nekrosis dilakukan dengan blunt digital dissection. Setelah debridemant pada lesser sac, jaringan nekrosis secara sistematis dilihat pada daerah
retroperitoneum dibelakang kolon transversum, ascending dan descending,
lalu dibawah menuju Gerota’s fascia
dan semua nekrosis dibersihkan dengan blunt
dissection. Setelah nekrosektomi, area panrkeas dan ruang retroperitoneal
diirigasi dengan normal salin. Setelah irigasi dan hemostasis, empat kateter
drainase (dua tipe double-lumen Salem ukuran
20-24 Fr dan dua tipe single-lumen
karet silikon ukuran 28-32 Fr) yang akan dipasang masing-masing sisi sejumlah dua
kateter, yang langsung berhubungan dengan sisi kontralateral dari ruang
peripankreatik dan diletakkan dengan kateter tip pada kepala dan ujung ekor
pankreas, dibelakang kolon ascending dan
descending. Lumen yang berukuran
kecil digunakan untuk aliran kedalam lavage
sedangkan ukuran besar untuk aliran keluar. Setelah meletakan drainase,
lalu ligamen duodenokolika dan gastrrokolika dijahit bersama untuk menciptakan lavage tertutup. 35 sampai 40 Liter
cairan lavage digunakan pada hari
pertama, volume dapat dikurangi tergantung pada tampilan keluaran cairan dan
klinis. Drainase dapat dilepas dalam 2-3 minggu berikutnya.
D. Teknik
dengan Closed Packing
Tujuan teknik
ini adalah untuk melakukan operasi cukup satu kali saja dengan cara debridemant dan melepaskan jaringan
nekrosis yang terinfeksi. Tujuan lainnya adalah meminimalisir kebutuhan operasi
berulang dan drainase pankreas yang berlanjut. Biasanya ruang peritoneal
dimasuki melalui insisi garis tengah secara vertikal yang dapat memberikan
pajanan lebih baik dan penempatan drainase yang optimal. Kolon transversum diangkat
kearah depan dan mengakses lesser sac dengan
melalui mesokolon sebelah kiri. Saat nekrosis sangat luas, akan terdapat
benjolan pada sisi kiri mesokolon akibat proses nekrosis luas tersebut. Setelah
menemukan sekumpulan cairan dan jaringan nekrosis maka segera evakuasi dan kirim
untuk dilakukan kultur. Apabila nekrosis meluas hingga ke sisi kanan lesser sac, perlu dilakukan insisi pada
mesokolon sebelah kanan, pembuluh darah kolika media diklem, dijahit dan dipisahkan.
Nekrosektomi dilakukan secara tumpul dengan jari atau dengan spons. Setelah
seluruhnya dilakukan nekrosektomi/
debridemant, pankreas diirigasi dengan beberapa liter normal salin.
Berikutnya, Penrose drainase digunakan untuk mengemas secara luas. Jumlah
drainase ini tergantung ukuran dari ruang kavitas pasca tindakan debrideman,
dan akan dilepas 5-7 hari setelah pasca operasi. Bila drainase dipasang dengan
jumlah lebih dari satu maka dapat dilepas satu hari satu drain hingga
seterusnya. Kemudian insisi di abdomen ditutup.
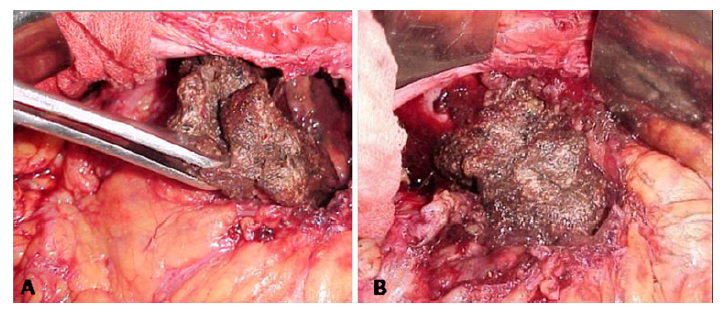
Gambar open necrosectomy
Keuntungan
dan Kekurangan Teknik-Teknik Open
Necrosectomy
Teknik operasi “Open Packing” dan “relaparotomi bertahap
terencana dengan lavage berulang”
dihubungkan dengan penurunan secara signifikan angka rekurensi sepsis abdominal
pasca tindakan operasi tersebut dibandingkan dengan single necrosectomy. Namun bagaimanapun juga kedua teknik itu
memanipulasi secara berulang sebelum penutupan dinding abdomen sehingga
meningkatkan insidensi komplikasi pasca operasi secara signifikan. Terdapat
korelasi antara pembedahan intervensi berulang dengan tingginya insidensi
fistula usus besar, fistula pankreas, obstruksi gaster, hernia insisional dan
perdarahan dari kavitas yang dilakukan debridemant
berulang sehingga terjadi komplikasi iatrogenik dibandingkan dengan teknik lavage tertutup berkelanjutan dan teknik
“closed packing”
Teknik operasi yang
paling sering dilakukan adalah “nekrosektomi dengan lavage tertutup berkelanjutan pada lesser sac”, karena perbedaan utama dari teknik-teknik yang ada
bahwa evakuasi debris dan cairan inflamasi secara berulang hingga bersih dapat
meningkatkan keberhasilan sehingga reoperasi dapat jarang dilakukan dan
menurunkan insidensi fistula.
Tindakan
Pembedahan Nekrosektomi Minimal Invasif
Terdapat dua tindakan
pembedahan dengan cara minimal invasif, yaitu minimal access retroperitoneal pancreatic necrosectomy (MARPN) dan video-assisted retroperitoneal debrideman
(VARD). Kedua prosedur tersebut dilakukan dengan bantuan secara radiologi
dalam menggunakan kateter drainase.
Pada MARPN, nephroscope dimasukan menuju sediaan
yang terinfeksi setelah dilakukan pelebaran jalur drainase hingga ukuran 30 Fr
dengan bantuan flouroskopi. Debrideman dibawa keluar menggunakan irigasi jet
dan alat suction. Prosedur ini
diulang jika pasien gagal mengalami perbaikan dan dicurigai masih terdapat sisa
nekrosis terinfeksi, biasanya tiga sampai lima kali dibutuhkan untuk mencapai
nekrosektomi yang adekuat. Beberapa literatur dengan studi kohort, MARPN
terbukti lebih baik dalam menurunkan angka mortalitas dan kompliksi
dibandingkan dengan nekrosektomi terbuka.
Teknik VARD dilakukan
dengan cara membuat insisi 5 cm di subcostal pada bagian tubuh kiri di dekat
titik keluar drain perkutaneus. Lalu drain menelusuri hingga mendekati sediaan
yang terinfeksi, kemudian dibersihkan dengan suction dan forsep panjang, sebuah kamera laparoskopi digunakan
melalui insisi yang telah dibuat sebelumnya. Sistem kamera laparoskopi ini
membantu sebagai penunjuk jalan dan memberikan gambaran visual secara jelas
pada bagian yang akan dinekrosektomi.

Endoskopi transluminal
drainase atau nekrosektomi adalah teknik yang dikembangkan berdasarkan teknik
diatas. Dengan bantuan endoskopi, gaster atau dinding duodenum dipungsi atau
ditembus untuk mencapai dinding yang nekrotik. Lalu dimasukan kateter nasocystic
kedalam ruangan nekrotik tersebut untuk dilakukan irigasi berkala.
Percutaneus
catheter drainage (PCD), merupakan langkah pertama pada
pendekatan penanganan pankreatitis terinfeksi sebelum melangkah ke langkah
selanjutnya, yaitu nekrosektomi minimal invasif. Kateter dimasukan dapat dengan
bantuan CT-Scan maupun dengan USG, namun penggunan USG sangat bergantung dengan
operator, dan gambar tampak tidak optimal sebagai penanda. Lokasi tempat
memasukan kateter PCD melalui rute retroperitoneal sebelah kiri atau kanan
tergantung kumpulan nekrosis terinfeksi berada dimana. PCD yang dilakukan secara
dini dapat meningkatkan kondisi pasien, dimana 33% pasien hanya membutuhkan
tindakan PCD dan hanya 17% berlanjut kepada nekrosektomi minimal invasif. Hasil
positif pada FNA selama 2-3 minggu pertama akan menjadi dasar untuk tindakan PCD, walaupun
PCD yang dini harus dilakukan dengan hati-hati karena dapat menyebabkan kondisi
steril pankreatitis menjadi terinfeksi.
Terapi
Antibiotik
Penggunaan antibiotik
spektrum luas untuk mengurangi angka infeksi cukup terbukti, namun tidak
meningkatkan angka harapan hidup. Bagaimana pun juga, pemberian antibiotik
dengan penetrasi yang baik, seperti carbapenem, quinolon dan metronidazole,
penting untuk mencegah infeksi pada pankreatitis tidak terinfeksi atau steril.
Lamanya pemberian antibiotik masih dalam perdebatan, secara umum antibiotik
dapat diberikan selama 2 minggu karena apabila diberikan hingga lebih dari 4
minggu dapat menyebabkan terjadinya infeksi jamur.
Algoritma
Penanganan Pankreatitis Terinfeksi
Referensi
1.
Vasiliadis K, dkk. The role of open necrosectomy in the current
management of acute necrotizing pancreatitis: a review article. Hindawi
Publishing Corporation. 2013; 32(4):1-10.
2.
Da Costa, dkk. Staged multidisciplinary step-up management for necrotizing pancreatitis. BJS. 2014; 101: 65-79.
3.
Nilesh, Agarwal P, Gandhi V. Management of severe acute pancreatitis.
Indian J Surg. 2012; 74(1):40-6.
4.
Wronski M, dkk. Ultrasound-guided percutaneous
drainage of infected pancreatic necrosis. Surg Endosc. 2013;
27:2841-8.
5.
George HS, dkk. Current trends in the
management of infected necrotizing pancreatitis. Bentham Science Publishers. 2010; 10: 9-145
Jumat, 27 Juni 2014
Senin, 02 Juni 2014
Jumat, 02 Mei 2014
Jumat, 25 April 2014
Serah Terima Jabatan (SERTIJAB) Stase Bola April 2014
Hari Minggu, tanggal 6 April 2014 merupakan salah satu hari spesial bagi tim bola IKABI JAYA dan para residen bedah dari Departemen Bedah FKUI-RSCM. Setelah latihan bola rutin di Lapangan Lebak Bulus, seluruh crew bola berkumpul di Bakmi Gajah Mada, Pondok Indah Mall untuk meghadiri acara SERTIJAB kepengurusan tim bola dari angkatan Merah Marun kepada angkatan Kuning.
Acara dimulai dengan makan siang bersama, yang kemudian dilanjutkan dengan pembukaan acara oleh MC dari Kuning (dr. Novi Kurnia). Acara kemudian dilanjutkan dengan sambutan dari dr. Arief, yang menceritakan perlunya pertandingan olahraga dalam acara PIT IKABI XX yang akan diselenggarakan di Bali pada 20-24 Oktober 2014 dengan menjunjung tinggi sportivitas, kebersamaan, dan kekompakan bagi seluruh anggota IKABI JAYA. Setelah itu acara dilanjutkan dengan sambutan SERTIJAB oleh dr. Berti sebagai COC bola dan dilakukan penyerahan bola kepada dr. Arsan sebagai chief bola angkatan Merah Marun dan selanjutnya diserahkan kepada dr. Aris sebagai chief bola angkatan Kuning. Penyerahan bola ini merupakan simbolisme serah terima jabatan yang telah menjadi tradisi di bagian Bedah FKUI.
Acara kemudian dilanjutkan dengan games berupa lomba makan bakmie pedas. Pemenang dari lomba ini adalah dr. Caroline dan dr. Ronald. Kepada kedua pemenang lomba games ini, mendapatkan hadiah masing-masing satu buah powerbank.
Setelah acara games tersebut, dilanjutkan dengan persembahan lagu yang diberikan oleh angkatan Kuning dan dilanjutkan oleh angkatan Merah Marun. Persembahan lagu ini sukses memukau semua pengunjung yang ada. Acara ditutup dengan pembacaan doa oleh dr. Setiagung dan dilanjutkan dengan foto bersama.Jumat, 28 Maret 2014
Kamis, 06 Maret 2014
Minggu, 02 Maret 2014
Scrotal Bladder Hernia
Rian
Fabian , Arry Rodjani*
Surgery Department Faculty Medicine University of Indonesia
*Urology Departement University of Indonesia
Surgery Department Faculty Medicine University of Indonesia
*Urology Departement University of Indonesia
PENDAHULUAN
Sliding hernia buli sangat jarang
ditemukan. Kasusnya berkisar antara 1-4% dari semua hernia inguinalis1.
Kejadian yang jarang terjadi dimana ditemukan adanya bagian dari buli saat
dilakukan pembukaan kantung hernia. Bahkan hernia buli yang turun sampai ke
scrotum lebih jarang lagi1. Beberapa kasus di literature mengatakan
bahwa gejala pada hernia ini tidak jelas, dan kasus ini ditemukan secara tidak
sengaja disaat dilakukan pemeriksaan radiografi2. Memang ada gejala
yang khas dari pasien ini berupa buang air kecil yang tidak lampias. Pasien
menekan scrotumnya agar buang air kecilnya tuntas. Hernia buli ini berhubungan
juga dengan beberapa komplikasi seperti infeksi saluran kemih, dan infeksi pada
buli itu sendiri. Hernia ini merupakan masalah tersendiri bagi ahli bedah,
dikarenakan insiden terjadinya kelainan ini sangat kecil. Pemeriksaan penunjang
sangat penting dalam kasus ini, seperti pemeriksaan usg dan sistografi.
Penatalaksanaan pasien berupa tindakan bedah, dapat dilakukan repair buli atau
eksisi divertikel. Tujuan dari paper ini adalah untuk memberikan gambaran
tentang hernia buli.
LAPORAN KASUS
Laki laki 47
tahun datang ke poli urologi RSCM jakarta dengan keluhan terdapat benjolan pada
kantung kemaluan kanan yang hilang timbul sejak 1 bulan sebelum masuk rumah
sakit, pasien juga mengeluh gangguan berkemih dan LUTS (Lower urinary tract symptoms). Pasien mempunyai riwayat operasi
hernia di sebelah kanan 30 tahun yang lalu dan 3 tahun setelah itu terjadi
relaps hernia. Ketika itu hernia yang relaps tersebut dibiarkan dan 3 bulan yang
lalu pasien akhirnya bersedia dilakukan operasi terhadap hernia yang relaps
disebelah kanan karena hernia tidak bisa keluar dari kantung hernia, berwarna
merah mengkilat dan nyeri. Saat itu pasien di operasi dengan menggunakan Mesh.
1 bulan setelah operasi, pasien merasakan terjadinya gangguan buang air kecil,
seperti buang air kecil tidak tuntas, apalagi saat berdiri. Namun bila pasien
berbaring dan BAK dengan pispot, BAK dirasakan lancar. Pasien merasakan
benjolan pada kantung kemaluan kanan timbul kembali, dan mengecil saat pasien
selesai berkemih. BAB lancar, tidak ada mual muntah.
Pada pemeriksaan
fisik didapatkan benjolan pada kantung kemaluan sebelah kanan yang hilang
timbul, konsistensi kistik, dapat hilang saat di tekan. Dan pasien direncanakan
untuk dilakukan pemeriksaan penunjang berupa pemeriksaan darah lengkap, USG, dan
sistografi.
Dari hasil dari
pemeriksaan didapatkan bahwa urin lengkap dalam batas normal dan pemeriksaan
darah lengkap juga dalam batas normal. Pada pemeriksaan usg didapatkan
divertikel buli dengan kantong divertikel dalam scrotum. Lalu pada pemeriksaan
sistografi, didapatkan adanya divertikel buli di dalam scrotum. Dan saat itu
pasien mulai didiagnosis dengan bladder hernia. Direncanakan
untuk dilakukan reduksi hernia atau divertikelektomi bila hernia tidak dapat
direduksi.
Gambar.1. Gambaran sistogram yang menggambarkan adanya
kandung kemih yang berada di kantung hernia scrotalis
Gambar.2. sistogram menggambarkan adanya herniasi kandung
kemih ke hemiscrotum kanan melewati kanalis iguinalis
Gambar.3. Pada intra
op ditemukan isi kantung hernia adalah sebagian dari kandung kemih
Pasien
direncanakan untuk dioperasi untuk herniotomi dan reduksi dari buli. Hasil yang
didapatkan intra operasi bahwa pada saat kantung dibuka tampak isi hernia
berupa sebagian buli, pasien ini adalah, bahwa pasien ini tidak dapat di
repair, dan didapatkan bahwa isi hernia tersebut adalah sebagian dari buli,
lalu diputuskan untuk dilakukan sistektomi parsial. Yaitu eksisi sebagian dari
buli yang menjadi bagian dari hernia. Pasien dirawat dengan menggunakan kateter
untuk proteksi buli. Setelah stabil, pasien dirawat jalan dengan menggunakan
kateter. Pada perawatan jalan di poli urologi RSCM, pasien dilepas kateternya
dan pulang tanpa kateter. Selama dirawat jalan, pasien tidak ada keluhan
benjolan lagi, dan merasa menjadi lebih sering berkemih.
DISKUSI
Sliding hernia adalah protusi organ
retroperitoneal melalui pembukaan pada dinding abdomen, dimana kantung
hernianya terbuat dari sebagian isi hernia tersebut. Organ dalam sliding hernia
dapat berupa cecum, kolon asedens, ataupun appendix pada sisi kanan, kolon
sigmoid pada sisi kiri, atau uterus, tuba fallopian, ovarium, ureter dan buli –
buli pada sisi manapun1.
KLASIFIKASI & PATOFSIOLOGI
Berdasarakan tipe sliding hernia, ada
3 tipe sliding hernia yang diketahui, tipe I, II, dan III.
· -Tipe
I: Tipe yang paling sering ditemukan pada kasus – kasus sliding hernia. Sebuah
hernia dimana sebagian dari kantungnya terbuat dari dinding sebuah organ
internal. 95% dari kasus sliding hernia adalah sliding hernia tipe I. Tipe ini
juga dikenal sebagai intramural, parasaccular, dan visceroparietal (Gambar. 4).
· -Tipe
II: 5% dari kasus – kasus sliding hernia adalah tipe ini, dimana hernianya
berisikan organ retroperitoneal dan mesenterinya, dan mesenteri ini membentuk
sebagian dari kantung peritoneal. Tipe ini juga disebut intrasaccular,
extrasaccular (a misnomer), dan visceromesenteric (Gambar. 5).
· -Tipe
III: Tipe yang sangat jarang ditemukan, hanya ditemukan satu kasus dari 8000 –
10000 kasus hernia. Hernia ini adalah sebuah pertusi dari organ itu sendiri,
kantung peritoneal sangat kecil ataupun dapat tidak ditemukan. Tipe ini adalah
tipe yang paling berbahaya dan dapat menipu. Diperlukan index asumsi yang
sangat tinggi dalam mendiagnosa kondisi ini. Tipe ini juga sering dikenal
dengan extraperitoneal, sacless, dan extrasaccular hernia (Gambar 6). (2,3,4)
Gambar.4 Sliding hernia tipe 1. Aspek
posterolateral dari kantung terbuat dari cecum dan kolon asendens.
Gambar.5 Sliding hernia tipe
II. Mesenteri membentuk sebagian dari dinding posterior kantung dan juga
dinding anterior cecum juga membentuk sebagian dinding posterior kantung.
Gamb.6.
Sliding hernia tipe 3. Kantung hernia sangatlah kecil dan gampang sekali
terlupakan. Tipe ini adalah tipe yang paling berbahaya, juga paling jarang.
Patofisiologi sliding hernia belum
sepenuhnya diketahui. Mekanisme terjadinya “sliding” sebuah organ tidak dapat
dijelaskan secara penuh. Yang dapat dipastikan adalah melebarnya cincin
inguinal sebagaimana ditemukan pada hernia inguinal. (1)
Banyak faktor yang berperan dalam
terjadinya herniasi buli, antara lain meningkatnya tekanan intraabdominal
sehingga mendorong buli melalui dinding inguinal posterior. Dan juga adanya obstruksi pada saluran
kencing yang menyebabkan distensi buli sehingga dinding buli berhubungan
langsung dengan lubang hernia (2,3,4)
TANDA – TANDA KLINIS
Sliding hernia buli lebih sering
ditemukan secara insidentil saat operasi hernia inguinal. Ini dikarenakan
hernia buli jarang menimbulkan gejala yang khas dan biasanya asimptomatik.
Gejala yang biasanya dikeluhkan oleh pasien adaah gejala – gejala yang
berhubungan dengan saluran kencing, seperti disuria, frequency, urgency, nocturia
dan hematuria. Satu gejala yang khas adalah ‘miksi dua phase’, yaitu urine
dalam buli yang normal keluar dahulu, dilanjutkan dengan pengosongan buli yang
herniasi.(2-5)
Tanda – tanda klinis lainnya adalah
adanya masa di scrotum yang berfluktuasi saat miksi dan mengecil setelah miksi.
Urine masih dapat keluar bila hernia diberi tekanan secara manual. Stagnasi
urine pada buli di kantung hernia sering kali juga menyebabkan infeksi saluran
kemih berulang. Walaupun sangat jarang, pada beberapa kasus hernia buli juga
ditemukan gagal ginjal akut yang disebabkan oleh obstruksi saluran kencing
akut. (2,3,5,7)
PEMERIKSAAN RADIOLOGI
Sistografi adalah suatu ‘gold
standard’ untuk mendiagnosa keadaan hernia buli(2,8). Andac et al (2002) meneliti penggunaan Computed
Tomography (CT) scan dalam mendiagnosis hernia buli dan mereka menunjukan bahwa
CT memberikan outline yang lebih detail dan memberikan informasi yang lebih
daripada cystography.(2)
Pada retrograde cystography, yang
merupakan modalitas radiologi dengan nilai diagnostik tertinggi, dapat
ditemukan lokasi yang abnormal dari organ yang herniasi dan ketidak simetiran,
protursi ureter diluar tulang pelvis, dan indentasi dari dinding buli. Dengan
metode ini, herniasi buli tetap terlihat pada saat miksi. Retrograde
pyelography dapat dilakukan pada kasus – kasus dimana isi hernia mengadung
ureter juga (2,4,5)
Pada pemeriksaan CT, ureter dapat
terlihat walau tidak dengan kontras media, menjadikan CT lebih berguna pada
kasus herniasi ureter dengan penemuan retrograde pyelography yang normal. Di
samping itu, pada kasus – kasus hernia dengan leher hernia yang sempit,
pengaliran kontras media dapat terhambat sehingga susah membuat diagnosis.
Namun pada CT leher kantung hernia dan herniasi buli di sampingnya dapat membantu
membuat diagnosis bahkan tanpa kontras media. Satu lagi keunggulan CT adalah
sebagian usus yang ikut terherniasi dapat terlihat dengan teknik ini (2,5)
Pada excretory urografi sebuah pertusi
dari dinding buli terlihat mengarah kebawah. Tanda – tanda indirek adalah
adanya buli kecil yang tidak simetris, visualisasi yang tidak koplit dari dasar
buli ataupun perpindahan lateral dari ureter distal. Hal yang penting diingat
dalam penggunaan teknik ini adalah posisi pasien. Pemeriksaan ini pada pasien
dengan posisi terlentang sering tidak menunjukan herniasi buli, namun pada
posisi berdiri dapat mendeteksi keadaan tersebut 100%. (3,4,8)
Verbeeck et al (2005) menggambarkan
keuntungan penggunaan Ultrasonography (USG) pada pemeriksaan hernia buli
inguinal. USG merupakan modalitas diagnosis yang non traumatic dan
‘cost-effective’ sehingga menjadi pilihan pertama untuk pemeriksaan radiologi
pada kasus scrotal hernia. Pada hernia buli penemuan USG berupa adanya kantung
hernia yang berisi cairan yang bersatu dengan dengan buli. (4,9)
Diagnosis preoperative pada sliding
hernia buli sangatlah penting untuk mencegah terjadinya iatrogenic bladder
injury.
HERNIA REPAIR
Hernia buli jarang ditemukan pre
operative, 75% kasus hernia buli ditemukan saat operasi. Sliding hernia buli
memerlukan perhatian yang khusus agar tidak terjadi bladder injury dan
iatrogenic bladder.
Bendadavid (2002) menggunakan teknik
Shouldice pada kasus kasus sliding hernia. Pada kenyataanya teknik Bassini dan
tension-free-repair juga dapat digunakan untuk sliding hernia(1).
Pre operative planning denga pemeriksaan radiologi seperti CT dan/atau
cystography sangatlah penting untuk memberikan gambaran adanya usus yang
berhubungan ataupun abnormalitas buli (5).
Wagner
et al (2004) menggunakan tension-free- hernia repair dengan mesh pada kasus
hernia buli yang besar dan reseksi buli tidak diperlukan kecuali adanya
necrosis, tumor ataupun diverticulum (5).
KONKLUSI
Sliding hernia buli sangat jarang
ditemukan. Kasusnya berkisar antara 1-4% dari semua hernia inguinalis dan
ditemukan pada 10% kasus hernia inguinalis pada laki – laki dewasa berumur
diatas 45 tahun.
Hernia buli jarang ditemukan sebelum
operasi dikarenakan tidak adanya gejala dan tanda yang khas sebelum herniasinya
membesar. Adapun gejala dan tanda yang terlihat adalah miksi dua phase,
mengecilnya kantung hernia setelah miksi dan adanya urine yang masih keluar
bila kantung hernia ditekan.
Pemeriksaan radiologi yang digunakan
pada kasus hernia buli adalah cystographhy sebagai gold standarad. Namun saat ini
USG dan CT scan lebih banyak digunakan karena kelibihan teknik masing masing.
Tindakan operasi pada sliding hernia
buli harus dilakukan secara hati – hati untuk mencegah terjadinya iatrogenic
bladder injury. Teknik Shouldice, Bassini dan tension-free-repair dengan mesh
dapat digunakan untuk hernia repair pada kondisi ini.
REFERENSI
- Bendavid R. Sliding hernias. Hernia : the journal of hernias and abdominal wall surgery. 2002;6(3):137-40. Epub 2002/09/05.
- Andac N, Baltacioglu F, Tuney D, Cimsit NC, Ekinci G, Biren T. Inguinoscrotal bladder herniation: is CT a useful tool in diagnosis? Clinical imaging. 2002;26(5):347-8. Epub 2002/09/06.
- Noble JG, Christmas TJ, Chapple CR, Rickards D. Inguinal bladder hernia associated with vesico-ureteric reflux. Postgraduate medical journal. 1992;68(798):299-300. Epub 1992/04/01.
- Bjurlin MA, Delaurentis DA, Jordan MD, Richter HM, 3rd. Clinical and radiographic findings of a sliding inguinoscrotal hernia containing the urinary bladder. Hernia : the journal of hernias and abdominal wall surgery. 2010;14(6):635-8. Epub 2009/12/03.
- Wagner AA, Arcand P, Bamberger MH. Acute renal failure resulting from huge inguinal bladder hernia. Urology. 2004;64(1):156-7. Epub 2004/07/13.
- Gurer A, Ozdogan M, Ozlem N, Yildirim A, Kulacoglu H, Aydin R. Uncommon content in groin hernia sac. Hernia : the journal of hernias and abdominal wall surgery. 2006;10(2):152-5. Epub 2005/09/21.
- Laniewski PJ, Watters GR, Tomlinson P. Herniation of the bladder trigone into an inguinal hernia causing acute urinary obstruction and acute renal failure. The Journal of urology. 1996;156(4):1438-9. Epub 1996/10/01.
- Herrero Riquelme S, Molinero Casares MM, Garcia Serrano J. [Ultrasonographic diagnosis of massive bladder hernia at the inguinoscrotal level: report of a case]. Actas urologicas espanolas. 2000;24(10):825-8. Epub 2001/02/24. Diagnostico ecografico de herniacion masiva de la vejiga a nivel inguinoescrotal: a proposito de un caso.
- Verbeeck N, Larrousse C, Lamy S. Diagnosis of inguinal bladder hernias: the current role of sonography. JBR-BTR : organe de la Societe royale belge de radiologie. 2005;88(5):233-6. Epub 2005/11/24.
- Verbeeck N, Larrousse C, Lamy S. Diagnosis of inguinal bladder hernias: the current role of sonography. JBR-BTR : organe de la Societe royale belge de radiologie. 2005;88(5):233-6. Epub 2005/11/24.
Langganan:
Postingan (Atom)